انواع فتق(هرنی)
فتق به سه نوع خارجی، داخل جداری و داخلی تقسیم می شوند. در فتق خارجی کیسه ی فتق کاملا از جدار شکم بیرون می زند. در فتق داخل جداری، کیسه در بین لایه های جدار شکم باقی می ماند و در نوع داخلی، ساک در داخل حفره ی دربرگیرنده ی احشا باقی می ماند.
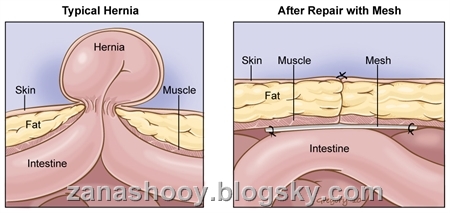
اغلب فتق ها در ناحیه ی اینگوینال یا فمورال ایجاد می شوند، اما فتق های نافی، شکمی، و هیاتال نیز ممکن است بروز کنند.
زمانی که محتویات فتقی امکان بازگشت به حفره ی طبیعی خود را با جا انداختن داشته باشند، ردیوسیبل نامیده می شوند. اگر این امکان وجود نداشته باشد، فتق اینردیوسیبل یا اینکارسریتد (احتباس یافته) خوانده می شود. به اقدام جراحی که برای جا اندازی احشا به کار می رود “taxis” می گویند.
روده ی موجود در یک فتق اینکارسریتد نه تنها ممکن است دچار فقدان خون رسانی مناسب شود، بلکه همچنین ممکن است انسداد نیز پیدا کند. این حالت به عنوان فتق استرانگولیتد (دچار اختناق شده) مطرح می شود و اجرای یک فرایند جراحی برای پیشگیری از نکروز شدگی و گانگرن روده ی استرانگولیت شده ضروری خواهد بود. اختناق بیشتر در فتق هایی مورد انتظار است که منفذ ورودی کوچک و ساک نسبتا بزرگی دارند. اکثر فتق های مختنق از نوع اینگوینال غیر مستقیم هستند؛ اما در فتق های فمورال بیشترین میزان اختناق دیده می شود.
فتق ریشتر فتقی است که بخش آنتی مزانتریک دیواره ی روده ها محتویات ساک را تشکیل می دهد و در آن روده بدون ایجاد انسداد دچار اختناق می شود.
به طور کلی تمام فتق ها باید ترمیم شوند مگر اینکه به دلیل وجود موارد موضعی یا سیستمیک پیش آگهی خوبی را برای دوره ی بعد از درمان نداشته باشیم.
فتق اینگوینال
فتق اینگوینال اغلب تحت بیهوشی لوکال ترمیم می شود. برای شروع در سمت مبتلا در مسیر آپونوروز عضله ی مایل خارجی یک برش مایل صورت می گیرد. ساک فتق از محتویاتش خالی، لیگاتور و قطع می شود و کف کانال اینگوینال ترمیم می شود. در اغلب موارد برای تقویت کردن نقص های بزرگ یا عود کننده استفاده از مش پروتز توصیه می شود. نوع ترمیم به مستقیم یا غیر مستقیم بودن فتق بستگی دارد.
در هر دو نوع ترمیم فتق اینگوینال در بیماران مرد، کورد اسپرماتیک و عروق خونی بیضه باید از صدمه حفظ شوند. کورد اسپرماتیک با استفاده از یک درن پنروز که با نرمال سالین مرطوب شده است کنار زده می شود. اگر جریان خون متوقف شود امکان بروز انفارکتوس (نکروز ایسکمیک) بیضه وجود خواهد داشت. رباط گرد رحمی زنان که معادل (هومولوگ) کورد اسپرماتیک در مردان است، مانند آن از رینگ اینگوینال عبور می کند.
فتق مستقیم: این نوع فتق عبارتست از یک برآمدگی که از ناحیه ای بین عضله ی رکتوس شکمی، لیگامان اینگوینال و مدیال به ورید اپی گاستریک تحتانی در دیواره ی شکمی که دارای ضعف است عبور می کند. منطقه ی مذکور به عنوان یک لندمارک جراحی عنوان می شود و با نام مثلث هسلباخ شناخته می شود. فتق اینگوینال مشکل ترین فتق از نظر ترمیم است و بیشتر در بین مردان شایع می باشد. فتق اینگوینال مستقیم اغلب در اثر کشش، مانند بلند کردن اجسام سنگین، سرفه های مزمن، یا وارد آوردن فشار به عضلات هنگام دفع ادرار و مدفوع و یا ضعف اکتسابی در دیواره ی تحتانی شکم ایجاد می شود. ترمیم سریع جراحی، از ناراحتی های مورد انتظار و مواجهه با تهدیدات عوارض بعدی پیشگیری می کند.
فتق غیر مستقیم: در فتق غیر مستقیم که شایعتر از نوع مستقیم می باشد، ساک حاوی روده از رینگ اینگوینال داخلی بیرون زده و به سمت خارج آن و لترال به مثلث هسلباخ حرکت می کند. در این روند ممکن است تا اسکروتوم نیز پیشروی کند. فتق اینگوینال غیر مستقیم که از نقص های مادرزادی در قسمت فاشیایی کف کانال منشا می گیرد در بیماران مرد شایعتر است اما در زنان نیز می تواند بروز کند.
ترمیم لاپاروسکوپی: برای ترمیم فتق های غیر مستقیم یا مستقیم ردیوسیبل، می توان از فرایند لاپاروسکوپی با به کار گیری مش در پشت ناحیه ی آسیب دیده ی فتق استفاده کرد. این فرایند به طور ویژه ای در ترمیم فتق های دوطرفه یا عود کننده می تواند مفید واقع شود. لاپاروسکوپی با دسترسی به موضع از راه های اینتراپریتونئال و یا اکستراپریتونئال اجرا می شود. برای تقویت دیواره ی کانال مش پلی پرولین در موضع عمل قرار می گیرد، به محل دوخته می شود و مانند یک زره عمل خواهد کرد.
ترمیم فتق فمورال
فرایند ترمیم فتق فمورال با ترمیم نقص در فاشیای عضله ی ترانس ورسالیس در زیر لیگامان اینگوینال و همچنین برداشتن ساک صفاقی از محدوده ی رینگ فمورال سر و کار دارد. فتق های فمورال در زنان شایع تر هستند.
فتق نافی
این نوع فتق اغلب در کودکان دیده می شود و یک نقص مادرزادی در صفاق را نشان می دهد که معمولا قسمتی از یک نقطه ی ضعیف از ماهیچه های شکم و رینگ نافی بیرون زده است. بیشتر فتق های ناف به خودی خود بعد از دو سالگی بسته می شوند. برای پیشگیری از عوارض فتق های ناف که تا سن چهار الی پنج سالگی بسته نشوند و یا در سن بزرگسالی ایجاد شود احتیاج به ترمیم جراحی دارد.
علائم و نشانه ها: فتق ناف باعث ایجاد ورم یا برآمدگی نرم در نزدیکی ناف می شود. این برآمدگی ممکن است بین یک تا پنج سانتی متر قطر داشته باشد. اگر نوزادی فتق ناف داشته باشد، در هنگام گریه، سرفه و یا در حین زور زدن و تلاش امکان کشف بر آمدگی وجود دارد. زمانی که نوزاد ساکت است و یا زمانی که به پشت خوابیده، برآمدگی ناپدید می شود. فتق ناف در اطفال معمولا بدون درد است. فتق نافی که در زمان بزرگسالی ایجاد شود ایجاد ناراحتی می کند.
علل ایجاد: در زمان حاملگی بند ناف از طریق یک سوراخ کوچک از ماهیچه های شکم نوزاد می گذرد. سوراخ معمولأ قبل از تولد بسته می شود. اگر ماهیچه ها کاملا متناسب باهم رشد نکنند، این ضعف در دیواره شکم ممکن است سبب ایجاد یک فتق ناف در هنگام تولد یا در طول زندگی شود. در بزرگسالان فشار شکمی زیاد می تواند موجب فتق شود. سایر عوامل احتمالی موثر عبارتند از:
چاقی، بلند کردن وسایل سنگین، سرفه کردن، حاملگی های مکرر، وجود مایع در حفره شکمی، عوامل خطر زا
فتق ناف در نوزادان شایع است، به خصوص در نوزادان نارس و آنهایی که در زمان تولد وزن کمی دارند. میزان شیوع این وضعیت در پسرها و دخترها برابر است. برای بالغینی که دچار افزایش وزن زیاد می شوند و یا حاملگی های مکرر دارند خطر فتق ناف افزایش می یابد. اگر برآمدگی در نزدیک ناف خود دارید با پزشک مشورت کنید. در صورتی که برآمدگی دردناک و سفت شود باید فورا به پزشک مراجعه کنید. تشخیص سریع و درمان آن می تواند از عوارض بعدی جلوگیری کند.
غربالگری و تشخیص: فتق ناف با معاینه ی بالینی قابل تشخیص است. گاهی از اوقات آزمایشات خونی و تصویر برداری مانند سونوگرافی از شکم یا رادیو گرافی برای غربالگری عوارض استفاده می شود.
عوارض: بروز عوارض در اطفال برای فتق ناف نادر است. در کمتر از یک درصد از موارد بافت بیرون زده شده گیر می افتد (incarcerated) و نمی تواند به محوطه شکمی باز گردد. این موجب کاهش جریان خون قسمت روده گیر افتاده شده و می تواند موجب درد در ناحیه ناف و صدمه بافتی شود. بزرگسالان تا حدی بیشتر مستعد گیر افتادن روده و انسداد هستند. جراحی اورژانسی برای درمان این عوارض لازم است.
درمان: بستن مجرای صفاقی و ترمیم فاشیای فوقانی و تحتانی ناحیه ی آسیب دیده که بخشی از دیواره ی شکم است و ناف را در بر می گیرد عمل اصلی در ترمیم فتق نافی است. بیشتر فتق های ناف تا دو سالگی به خودی خود بسته می شوند. پزشک نیز ممکن است قادر باشد در زمان معاینه بافت بیرون زده را به داخل براند. در اطفال جراحی را فقط در مواردی که فتق بزرگ و دردناک باشد انجام می دهیم و یا آنهایی که:
- بعد از سن یک تا دو سالگی بزرگتر شوند.
- تا سن چهار تا پنج سالگی ناپدید نشوند.
- اینکارسریت شدن یا انسداد روده.
برای بزرگسالان جراحی معمولأ برای پیشگیری از عوارض احتمالی به خصوص در مورد فتق های بزرگ و دردناک توصیه می شود. در خلال جراحی یک شکاف در پایه ناف ایجاد شده و بافت بیرون زده به داخل محوطه شکمی فرستاده، و باز شدگی دیواره ی شکم با بخیه بسته می شود. بیشتر افراد قادرند بعد از چند ساعت بعد از جراحی به منزل بروند و پس از دو تا چهار هفته فعالیت های عادی خود را از سر گیرند. عود مجدد بعد از جراحی نادر است. این فتق همچنین ممکن است در زنان پس از زایمان رخ دهد.
فتق ونترال (ناشی از برش)
بهبودی ناقص پس از یک برش جراحی و مخصوصا برش های عمودی شکم می تواند سبب ایجاد فتق های ونترال شود. اغلب در نتیجه ی ضعف در فاشیای شکمی و برآمدگی صفاق، قطعه هایی از روده از سوراخ های فاشیایی بیرون می زند. دو علت بروز این فتق ها چاقی و عفونت می باشد. محتویات و چربی جدار شکم به محل برش جراحی فشار وارد کرده و عفونت نیز سبب تاخیر در التیام زخم می شود. فشار خون بالا، اختلالات قلبی و کلیوی، دیابت و عفونت های چرکی در چین های پوستی که همراه با چاقی دیدده می شوند نیز از عوامل دخیل هستند.
در صورت نامناسب یا ناکافی بودن بافت موجود در موضع، ممکن است از مش های سنتتیک برای ترمیم و تقویت محل استفاده شود. گاهی اوقات فتق های ونترال از عواقب هماتوم های پس از عمل و یا کشش و ورزش بیش از حد هستند.
فتق هیاتال (دیافراگمی)
هیاتوس مجرایی است برای عبور مری از دیافراگم که ماهیچه ی اصلی تنفس می باشد. فتق هیاتال زمانی حاصل می شود که قسمتی از معده دچار بیرون زدگی از هیاتوس به حفره ی قفسه ی سینه شود. ده درصد از افراد جامعه دارای این حالت هستند اما همه ی این موارد دارای علامت نیستند. ایجاد فتق هیاتال پدیده ای وابسته به سن و ثانویه به کشش مکرر فرنوازوفاژیال به سمت بالا می باشد.
سه حالت برای فتق هیاتال بیان شده است که عبارتند از:
فتق لغزشی یا اسلایدینگ (نوع یک): کاردیا به سمت بالا جابجا شده و وارد مدیاستن خلفی می شود. متوسط سن ابتلا چهل و هشت سال می باشد.
فتق پاراازوفاژیال یا رولینگ (نوع دو): فوندوس معده در حالی که کاردیا در محل طبیعی خود قرار دارد به سمت بالا جابجا می شود. متوسط سن ابتلا شصت و یک سال می باشد و در زنان چهار برابر شایع تر از مردان می باشد.
فتق مخلوط یا میکس (نوع سه): ترکیبی از هر دو نوع فتق لغزشی و پاراازوفاژیال دیده می شود؛ یعنی هم کاردیا و هم فوندوس به طرف بالا جابجا می شوند.
مرحله ی نهایی فتق نوع یک و دو جابجایی کامل تمام معده به سمت بالا و داخل قفسه ی سینه می باشد در حالی که صد و هشتاد درجه به دور خود چرخیده است (کاردیا و پیلور نقاط ثابت هستند). به این حالت معده ی داخل سینه ای می گویند.
علائم عمدتا با ایجاد التهاب و زخم هایی در اطراف مری همراه هستند که منجر به رفلکس مقداری از شیره ی معده به مری از قسمت دچار فتق شده می شود.
علائم عبارتند از: درد، خون ریزی، و اشکال در بلع یا دیسفاژی.
تشخیص با رادیولوژی و اندوسکوپی صورت می گیرد. این فتق سبب رفلکس معدی- مروی در سطح گسترده نمی شود. زمانی که درمان دارویی برای کاهش دادن مشکلات با شکست مواجه شود، درمان جراحی مفید خواهد بود. دسترسی به موضع از طریق جراحی ممکن است از ناحیه ی توراکوابدومینال و یا از راه شکم و یا سینه بدست آید؛ توصیه می شود بسته به مورد، از آن دسترسی استفاده شود که موفقیت کامل را به همراه داشته باشد.
عموما دسترسی از راه شکم ترجیح داده می شود، اما باز کردن سینه می تواند دید بهتری از ناحیه ی فتق را فراهم آورد و بنابراین این روش نیز برای برخی افراد انتخاب اول است.


























